Trądzik odwrócony to charakterystyczna i uciążliwa przewlekła choroba skóry: ropne zmiany w obrębie mieszków włosowych pojawiają się w okolicy pach, pachwin i odbytu. Występuje jednak rzadko. Jak zdiagnozować trądzik odwrócony, na czym polega leczenie?
Trądzik odwrócony - przyczyny, objawy i leczenie. Jak pielęgnować skórę?
W serwisie Apteline.pl zgodnie z wizją Grupy NEUCA zależy nam na przekazywaniu treści najwyższej jakości – sprawdzonych informacji, eksperckiej wiedzy. Dlatego nasze teksty piszą i weryfikują specjaliści – farmaceuci i lekarze.
Trądzik odwrócony – czym jest? Definicja
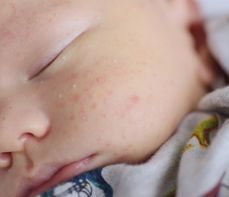
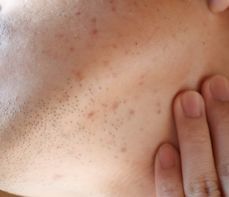
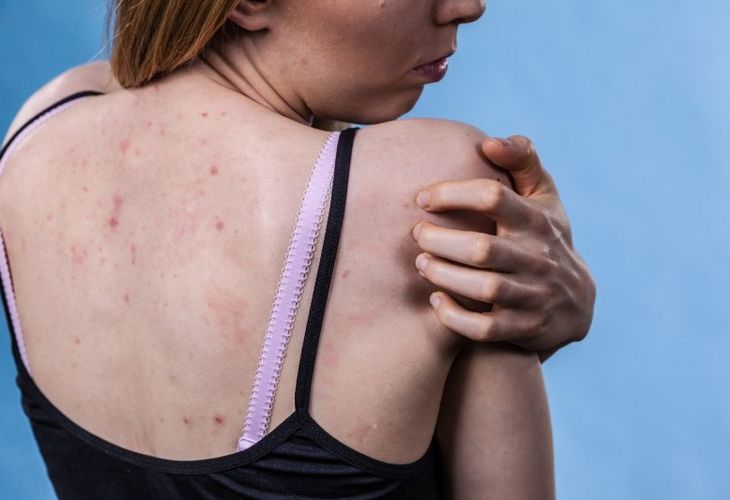
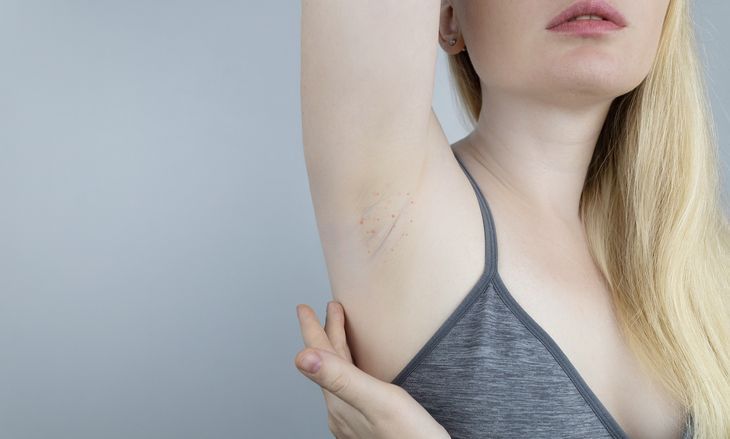
Trądzik odwrócony, inaczej ropne zapalenie apokrynowych gruczołów potowych, acne inversa, Hidradenitis suppurativa (HS), to przewlekła choroba o postępującym i nawrotowym charakterze, której objawem jest powstawanie bolesnych, głęboko osadzonych zmian zapalnych obejmujących mieszki włosowe. Zmiany rozwijają się najczęściej w okolicach bogatych w gruczoły apokrynowe (gruczoły potowe, które nie uchodzą na zewnątrz naskórka, a do mieszków włosowych) i wykazują skłonność do tworzenia przetok oraz bliznowacenia.
Trądzik odwrócony – objawy
Pierwsze symptomy trądziku odwróconego pojawiają się zwykle po okresie dojrzewania, około 20. roku życia. Początkowo dochodzi do nadmiernego rogowacenia naskórka w obrębie mieszków włosowych, co prowadzi do ich zablokowania i sprzyja rozmnażaniu bakterii. Zmienione chorobowo mieszki ulegają powiększeniu, następnie pękają, a ich miejscu powstają guzki zapalne oraz głębokie i bolesne zmiany ropne. Zmiany skórne w przebiegu trądziku odwróconego mogą występować pojedynczo lub w skupiskach oraz tworzyć przetoki i blizny.
Objawy trądziku odwróconego początkowo wykazują spore podobieństwo do innych schorzeń dermatologicznych. Z tego powodu właściwą diagnozę stawia się zwykle po upływie kilku lat od rozpoczęcia procesu chorobowego, a to niestety znacznie pogarsza sytuację chorych i utrudnia leczenie.
>> Trądzik i wypryski - maści antybakteryjne, kremy i żele przeciwtrądzikowe
Przyczyny trądziku odwróconego
Na patogenezę tego schorzenia składa się wiele czynników, jednak jak dotąd nie poznano dokładnego mechanizmu jego powstawania. Przyjmuje się, że istotną rolę w rozwoju trądziku odwróconego odgrywają zaburzenia funkcjonowania aparatu włosowo-łojowego, niewłaściwa regulacja procesów zapalnych oraz zaburzenia flory bakteryjnej skóry. Na występowanie trądziku odwróconego wpływają także uwarunkowania genetyczne, z tego powodu zdarzają się przypadki jego występowania także u dzieci. Wykazano, że na ryzyko rozwoju choroby wpływa palenie tytoniu oraz otyłość.
>> Nadmierna potliwość – przyczyny nadpotliwości. Jak ją leczyć?
Trądzik odwrócony – częstość występowania
Trądzik odwrócony zalicza się do chorób rzadkich. Wyniki najnowszych badań przeprowadzonych na całym świecie wskazują na częstość występowania na poziomie 0,67-1,8% populacji. W przypadku Unii Europejskiej częstość ta osiąga poziom 0,1%. Natomiast dane przekazane przez Narodowy Fundusz Zdrowia wskazują, że w Polsce z problemem trądziku odwróconego zmaga się nie więcej niż 0,01% obywateli. Trądzik odwrócony 3-krotnie częściej dotyczy kobiet w porównaniu do mężczyzn.
Jak diagnozuje się trądzik odwrócony?
Diagnoza trądziku odwróconego opiera się na obserwacji obrazu klinicznego. Istotny jest wygląd zmian skórnych, ich lokalizacja oraz przewlekły i nawrotowy charakter. Do potwierdzenia rozpoznania niezbędne jest spełnienie wszystkich trzech pierwszorzędowych kryteriów, a zalicza się do nich:
- charakterystykę zmian skórnych – obecność głębokich, bolesnych, podskórnych guzków i ropni, przetok (tuneli łączących pojedyncze zmiany), blizn;
- umiejscowienie zmian skórnych – obecność zmian w okolicy pach, pachwin, odbytu, pośladków, a w przypadku kobiet także między i pod piersiami);
- przewlekły charakter (utrzymywanie się zmian skórnych powyżej 6 miesięcy) i nawrotowy przebieg choroby (pojawianie się lub nawracanie co najmniej dwóch zmian skórnych w ciągu 6 miesięcy).
W diagnostyce trądziku odwróconego pomocne bywa także określenie dodatkowych symptomów, takich jak: obecność zmian w innych obszarach ciała (na szyi, karku, tułowiu, kończynach, za uszami), zmiany niecharakterystyczne w miejscach typowych (np. otwarte zaskórniki), brak drobnoustrojów chorobotwórczych w wydzielinie zmian ropnych.
>> Trądzik różowaty – charakterystyka choroby. Jak pozbyć się rumienia, grudek i krost?
Klasyfikacja nasilenia objawów
Najczęściej stosowaną metodą oceny stopnia zaawansowania trądziku odwróconego jest sporządzona w 1989 roku skala Hurley, według której wyróżnia się trzy stadia:
- stadium I (Hurley I) – u pacjentów zaliczanych do tej grupy stwierdza się obecność pojedynczych lub mnogich ropni, bez istnienia przetok i bliznowacenia (łagodny trądzik odwrócony, dotyczy ok. 68% pacjentów);
- stadium II (Hurley II) – zaliczenie do tej grupy wymaga obecności jednego lub większej ilości wyraźnie wykształconych ropni, które wykazują nawrotowy charakter, a także występowanie przetok i bliznowacenia (umiarkowany trądzik odwrócony, dotyczy ok. 28% pacjentów);
- stadium III (Hurley III) – obejmuje pacjentów, w przypadku których występują liczne, nawracające ropnie połączone przetokami, które pokrywają cały obszar danej lokalizacji (ciężki trądzik odwrócony, dotyczy ok. 4% pacjentów).
Niektóre źródła literaturowe wyróżniają także istnienie podtypów A-C w odniesieniu do stopnia nasilenia poszczególnych stadiów choroby.
Trądzik odwrócony – leczenie
Objawy trądziku odwróconego znacząco pogarszają jakość życia pacjentów. Stanowią defekt estetyczny, a jednocześnie sprawiają ból i utrudniają codzienne funkcjonowanie. Leczenie trądziku odwróconego jest długotrwałe i często nie przynosi oczekiwanych efektów, co znacznie zniechęca pacjentów do stosowania metod leczniczych. Utrudnienie leczenia wynika zwykle z faktu, że choroba zostaje zdiagnozowana dopiero w zaawansowanym stadium, ponieważ początkowe objawy są niejednoznaczne i mylone z innymi schorzeniami dermatologicznymi.
>> Trądzik u dorosłych − przyczyny, leczenie i pielęgnacja cery trądzikowej
Leczenie trądziku odwróconego wymaga niejednokrotnie zastosowania wielu metod terapeutycznych jednocześnie. Niewielkie pojedyncze zmiany skórne poddaje się leczeniu chirurgicznemu lub terapii laserowej. W przypadku nasilonych objawów stosuje się terapię ogólnoustrojową. Korzystne efekty przynosi skojarzone podawanie antybiotyków (rifampicyny i klindamycyny) oraz pochodnych witaminy D – retinoidów (głównie acytretyny).
Rosnącą popularność w leczeniu umiarkowanych i ciężkich postaci trądziku odwróconego zyskuje leczenie biologiczne. Obecnie jedynym lekiem biologicznym zarejestrowanym w tym celu jest adalimumab – ludzkie rekombinowane przeciwciało monoklonalne IgG1 skierowane przeciwko TNF-α. Inne potencjalne leki biologiczne, których zastosowanie u pacjentów zmagających się z trądzikiem odwróconym wydaje się obiecujące, to infliksymab, anakinra, ustekinumab, sekukinumab i guselkumab.
Choroby współistniejące z trądzikiem odwróconym
Udowodniono, że istnieją pewne choroby, które mogą współistnieć z trądzikiem odwróconym. Zalicza się do nich:
- otyłość – wzrost wskaźnika masy ciała (BMI) nasila objawy trądziku odwróconego; sama tkanka tłuszczowa może nasilać obecny w przebiegu choroby stan zapalny, a powstawanie fałdów skóry oraz wilgotnego środowiska powoduje mechaniczne zaostrzenia choroby;
- cukrzyca – wśród chorych z trądzikiem odwróconym rozpoznaje się cukrzycę około trzykrotnie częściej niż wśród reszty populacji;
- zespół metaboliczny – u chorych z trądzikiem odwróconym stwierdza się około dwukrotnie częściej występowanie zespołu metabolicznego;
- nieswoiste zapalenia jelit – chorujący na trądzik odwrócony częściej cierpią na chorobę Leśniowskiego-Crohna oraz wrzodziejące zapalenie jelita grubego;
- spondyloartropatie – trądzik odwrócony nasila ryzyko występowania chorób zapalnych stawów kręgosłupa (zesztywniającego zapalenia stawów kręgosłupa, łuszczycowe zapalenie stawów, reaktywne zapalenie stawów);
- nowotwory – powikłaniem trądziku odwróconego może być wystąpienie raka kolczystokomórkowego skóry;
- depresja – objawy trądziku odwróconego (przewlekłość schorzenia, obecność zmian w okolicach intymnych oraz nieprzyjemny zapach ropnej wydzieliny) obniżają jakość życia, pogarszają nastrój i wywołują lęk przed kontaktami społecznymi.
- Matusiak Ł, Kaszuba A, Krasowska D, Placek W, Szepietowski J. Epidemiologia hidradenitis suppurativa w Polsce na tle danych światowych. Przegląd Dermatologiczny, 2017; 4: 377-384.
- Lewandowski M, Świerczewska Z, Barańska-Rybak W. Leczenie biologiczne w hidradenitis suppurativa – przegląd literatury. Forum Dermatologicum, 2022; 8(1): 1-7.
- Sadowska M, Lesiak A, Narbutt J. Choroby współistniejące z hidradenitis suppurativa. Forum Dermatologicum, 2019; 5(4): 112-116.