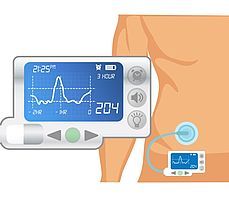
Pompa insulinowa bywa niekiedy nazywana sztuczną trzustką. Niestety urządzenia, którymi obecnie dysponujemy, nie zasługują jeszcze na to miano. Jednocześnie prowadzone są badania nad tzw. zamknięciem pętli, czyli stworzeniem takiego urządzenia, które połączy zalety pompy insulinowej i systemu do ciągłego monitorowania glikemii.
Dlaczego pompa insulinowa to nie sztuczna trzustka?
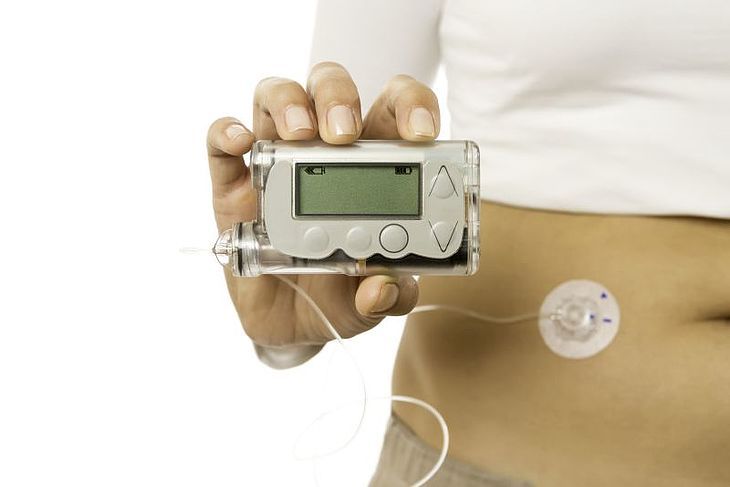
Prawdziwa sztuczna trzustka sama będzie podejmowała decyzje o dawkach insuliny, wykluczając z tego procesu pacjenta.
Od pompy insulinowej i CGM-a do sztucznej trzustki
Postęp technologiczny w diabetologii jest szybszy niż postęp medyczny. To, że dzisiaj leczy się cukrzycę zupełnie inaczej niż jeszcze dwie dekady temu, to zasługa nowych urządzeń – pomp insulinowych oraz systemów do monitorowania glikemii. Wszystko wskazuje na to, że z czasem doczekamy się także sztucznej trzustki. Nie będzie to organ wszczepiany do organizmu na zasadzie sztucznego serca, ale urządzenie, które wyglądem będzie przypominało dzisiejsze pompy insulinowe z CGM-em.
Pompa insulinowa i system ciągłego monitorowania glikemii – jak wspierają pacjenta?
Pompy współpracujące z ciągłym monitoringiem glikemii nie są już dla pacjentów nowością. Z jednej strony mamy pompę, która służy do podawania insuliny, z drugiej system do ciągłego monitorowania glikemii, który przesyła do pompy dane z pomiarów. Dzięki temu na czytniku pompy mamy bieżący wynik glikemii. Jeśli w pompie mamy wprowadzone odpowiednie przeliczniki, to urządzenie sugeruje nam np. dawkę na korektę albo dawkę na posiłek (po wprowadzeniu informacji o liczbie wymienników, które planujemy spożyć).
Po co diabetykom sztuczna trzustka?
Dzięki takiemu systemowi pacjent jest częściowo zwolniony z pomiarów glikemii glukometrem, a pompa podpowiada mu wielkość dawek insuliny. Sam jednak musi programować urządzenia oraz za każdym razem wprowadzać dane dodatkowe, np. o planowanych posiłkach czy aktywności fizycznej.
Sztuczna trzustka, nad którą trwają obecnie prace, ma ograniczyć zaangażowanie pacjenta w proces leczenia. Chodzi o to, by urządzenie można było tak zaprogramować, by samo podawało insulinę, np. w sytuacji hiperglikemii, i samo dostosowywało przepływ bazowy w ciągu doby w zależności od bieżących glikemii.
Insulina i glukagon
W organizmie zdrowego człowieka równowagi cukrowej – tego, że glikemia nie jest ani za wysoka, ani za niska, strzegą dwa hormony – insulina i glukagon. Kiedy poziom cukru we krwi wzrasta, uaktywnia się insulina, kiedy niebezpiecznie spada – glukagon. Pompy, którymi obecnie dysponujemy, podają tylko jeden hormon – insulinę. Jeśli z jakichś powodów dojdzie do zbyt dużego spadku poziomu cukru we krwi, wówczas pompa nie ma możliwości podania drugiego z hormonów.
Czytaj także: Wpływ insuliny na transport glukozy do tkanek i jej rola w gospodarce węglowodanowej
Można zadać sobie pytanie, dlaczego sam organizm nie uwalnia glukagonu, skoro go produkuje. Otóż częściowo uwalnia i sam próbuje bronić się przed niedocukrzeniem. Jednak nie zawsze nasze rezerwy glukagonu są w stanie zrównoważyć nadmiar insuliny, którą sami sobie podaliśmy. Jeśli insulina jest wydzielana wewnętrznie, pomiędzy tymi hormonami jest równowaga. Cukrzyca tę równowagę zaburza i często glukagonu jest za mało, by zapobiec niedocukrzeniu. Wraz z czasem trwania cukrzycy ta odpowiedzi glukagenowa na niedocukrzenie także ulega osłabieniu i diabetycy z wieloletnim stażem choroby są bardziej narażeni na niebezpieczne spadki poziomu cukru we krwi.
Czytaj więcej: Rola glukagonu w organizmie
Glukagon w pompie
Pewnym rozwiązaniem tej sytuacji byłaby pompa z dwoma hormonami – insuliną i glukagonem. Niestety, ograniczeniem jest sam glukagon. To nie przypadek, że zestaw ratunkowy na ciężkie niedocukrzenie, który diabetycy kupują w aptece (GlucaGen HipoKit) nie jest od razu gotowy do wstrzyknięcia, tylko trzeba go samodzielnie przygotować, tzn. wymieszać proszek z ampułki z wodą ze strzykawki. Glukagon w formie gotowej do iniekcji jest aktywny tylko przez kilka godzin, dlatego musi być przygotowany bezpośrednio przed jego wstrzyknięciem. To w dużym stopniu ogranicza możliwości stworzenia pompy z dwoma hormonami.