Dur brzuszny to ciężka choroba wywoływana przez bakterie Salmonella Typhi, przenoszona głównie przez skażoną wodę i żywność. Choć w Polsce występuje sporadycznie, osoby podróżujące do krajów o niskim standardzie sanitarnym powinny się przeciwko durowi zaszczepić i rygorystycznie przestrzegać higieny.
Dur brzuszny – objawy, drogi zakażenia, leczenie i szczepienie dla podróżnych

📌 Wiedza w pigułce
- Do zakażenia durem brzusznym dochodzi głównie przez spożycie wody i żywności skażonej wydalinami osoby zakażonej oraz przy braku higieny rąk, szczególnie w rejonach o niskim standardzie sanitarnym.
- W Polsce dur brzuszny występuje obecnie bardzo rzadko i niemal wyłącznie jako przypadki zawleczone przez podróżnych wracających z Azji, Afryki czy Ameryki Południowej, dlatego ryzyko dla osób niepodróżujących jest minimalne.
- Choroba przebiega etapowo: z narastającą, długotrwałą gorączką, silnym osłabieniem, bólami brzucha, zaparciami, a często także charakterystyczną bladoróżową wysypką na tułowiu i powiększeniem wątroby oraz śledziony.
- Podstawą profilaktyki są: przestrzeganie higieny oraz szczepienia zalecane osobom podróżującym do regionów, gdzie występuje dur brzuszny.
Czym jest dur brzuszny i jak przebiega zakażenie?
Dur brzuszny to ostra choroba zakaźna o przebiegu ogólnoustrojowym, wywoływana przez bakterię Salmonella enterica serotyp Typhi, pałeczkę Gram-ujemną. Jest to drobnoustrój występujący wyłącznie u ludzi – źródłem zakażenia zawsze jest chory lub nosiciel, a nie zwierzęta czy środowisko naturalne. Po przedostaniu się do organizmu bakterie potrafią przetrwać w kwaśnym środowisku żołądka, a następnie wnikają do błony śluzowej jelita cienkiego, głównie w końcowym odcinku jelita krętego. Tam namnażają się i przenikają do komórek układu odpornościowego (makrofagów), z którymi drogą krwi i chłonki rozprzestrzeniają się do wątroby, śledziony i szpiku kostnego. To właśnie ten mechanizm odpowiada za uogólniony charakter choroby – wysoką gorączkę, silne osłabienie i zajęcie wielu narządów, a nie tylko przewodu pokarmowego. Podczas zakażenia bakterie wytwarzają tzw. toksynę durową, która wpływa na odpowiedź immunologiczną ludzkiego organizmu i przyczynia się do uszkodzeń narządów. Dodatkowo w jelicie cienkim dochodzi do zmian zapalnych, które w cięższych przypadkach mogą prowadzić do owrzodzeń, krwawień, a nawet perforacji ściany jelita – jednego z najgroźniejszych powikłań duru brzusznego.
Jak można się zarazić durem brzusznym – woda, żywność i nosiciele
Choć w krajach o wysokim standardzie sanitarnym choroba występuje dziś rzadko, na świecie nadal pozostaje poważnym problemem zdrowotnym, szczególnie w regionach z ograniczonym dostępem do czystej wody i odpowiednich warunków higienicznych. Rezerwuarem zakażenia są osoby chore oraz nosiciele, czyli osoby, u których bakteria utrzymuje się w organizmie mimo braku objawów choroby. Nosicielstwo może mieć charakter przewlekły i dotyczy około 1–5% osób po przebyciu duru brzusznego, szczególnie osób z chorobami dróg żółciowych, np. kamicą pęcherzyka żółciowego.
Do zakażenia dochodzi najczęściej przez:
- spożycie wody skażonej ściekami zawierającymi bakterie,
- spożycie żywności zanieczyszczonej w trakcie przygotowywania przez osobę chorą lub nosiciela,
- brak higieny rąk, zwłaszcza po skorzystaniu z toalety.
Materiałem zakaźnym jest przede wszystkim kał, znacznie rzadziej mocz osoby zakażonej. Choroba nie przenosi się przez ślinę ani drogą kropelkową. Ryzyko zachorowania znacząco rośnie w warunkach złych standardów sanitarnych — przy ograniczonym dostępie do czystej wody, niewłaściwej utylizacji ścieków, w przeludnionych regionach oraz tam, gdzie higiena żywności jest niewystarczająca. Do czynników sprzyjających zakażeniu należą także picie nieprzegotowanej wody, spożywanie nieumytych lub niedogotowanych produktów oraz kontakt z osobą chorą lub nosicielem. Większe ryzyko zachorowania mają osoby przyjmujące leki zmniejszające kwaśność soku żołądkowego (np. inhibitory pompy protonowej) lub chorujące na schorzenia przebiegające z niedokwaśnością żołądka.
>> Płyny do dezynfekcji skóry, rąk i powierzchni
Dur brzuszny w Polsce – czy mamy się czego bać?
Dur brzuszny w Polsce występuje sporadycznie i zwykle jako przypadek zawleczony z zagranicy, głównie przez osoby wracające z podróży do krajów, w których choroba jest endemiczna (np. części Azji, Afryki czy Ameryki Południowej). Przed pandemią notowano zwykle 1–2 przypadki rocznie, a najwyższa liczba zgłoszona w ostatnich latach wynosiła około 5 przypadków w 2017 roku. Dla osób, które nie podróżują do krajów o wysokiej zapadalności na dur brzuszny, ryzyko zachorowania w Polsce jest minimalne.
Objawy i etapy duru brzusznego – od pierwszego tygodnia do powikłań
Objawy duru brzusznego rozwijają się stopniowo i mają dość charakterystyczny, etapowy przebieg. Okres wylęgania wynosi najczęściej około dwóch tygodni, ale może trwać od jednego do czterech tygodni – im większa dawka bakterii, tym zwykle krótszy czas do wystąpienia pierwszych dolegliwości.
- W pierwszym tygodniu choroby dominują objawy ogólne. Pojawia się narastająca gorączka, złe samopoczucie, wyraźne osłabienie, senność, dreszcze oraz bóle brzucha. Częstym objawem są zaparcia, co odróżnia dur brzuszny od wielu innych zakażeń przewodu pokarmowego przebiegających z biegunką już od początku choroby.
- W drugim tygodniu, gdy dochodzi do nasilonego rozsiewu bakterii we krwi, gorączka staje się wysoka i utrzymuje się niemal stale. Dołączają bóle głowy, suchy kaszel, nasilone dolegliwości brzuszne z uczuciem przelewania w jamie brzusznej oraz charakterystyczna względna bradykardia – tętno nie przyspiesza proporcjonalnie do wysokiej temperatury ciała. U wielu chorych obserwuje się powiększenie wątroby i śledziony oraz pojawienie się bladoróżowej wysypki na skórze tułowia, tzw. różyczki durowej.
- Pod koniec drugiego lub na początku trzeciego tygodnia może wystąpić biegunka, a objawy osiągają wówczas największe nasilenie. Chorzy mogą być odwodnieni, osłabieni, mogą pojawić się zaburzenia świadomości, pobudzenie lub nadmierna senność. Spadek ciśnienia tętniczego i przyspieszenie tętna w tym okresie mogą sygnalizować rozwój groźnych powikłań, takich jak krwawienie z przewodu pokarmowego czy perforacja jelita.
- Od czwartego tygodnia choroby u osób leczonych dochodzi zwykle do stopniowego ustępowania objawów. Gorączka zaczyna się obniżać, poprawia się samopoczucie i apetyt, a zmiany w przewodzie pokarmowym ulegają gojeniu. Okres zdrowienia może jednak trwać jeszcze kilka tygodni i wymagać oszczędzającego trybu życia.
Przebieg duru brzusznego może być ciężki zwłaszcza u osób starszych, z obniżoną odpornością lub bez wdrożonego leczenia antybiotykami. Bez antybiotykoterapii ryzyko zgonu może sięgać nawet kilkunastu procent.
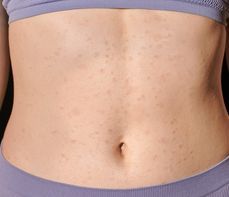
Dur brzuszny – wysypka jako charakterystyczny objaw choroby
U części chorych w drugim tygodniu zakażenia pojawia się tzw. różyczka durowa, czyli drobna, bladoróżowa plamisto-grudkowa wysypka na tułowiu. Wysypka nie występuje u wszystkich pacjentów i bywa przejściowa, dlatego jej brak nie wyklucza duru brzusznego. Jej obecność ma jednak wartość kliniczną, ponieważ pojawia się w okresie nasilonej bakteriemii i często towarzyszy innym objawom ogólnoustrojowym, takim jak wysoka gorączka czy powiększenie wątroby i śledziony.
Leczenie duru brzusznego
Leczenie duru brzusznego zawsze wymaga zastosowania antybiotyków, ponieważ choroba ma charakter bakteryjny i bez terapii może prowadzić do ciężkich powikłań, a nawet zgonu. Dobór leku zależy od miejsca, w którym doszło do zakażenia, oraz od wrażliwości szczepu bakterii na antybiotyki — w wielu regionach świata narasta problem oporności Salmonella Typhi na standardowe leczenie. Współcześnie stosuje się m.in. fluorochinolony, cefalosporyny III generacji (np. ceftriakson) oraz azytromycynę, a w ciężkich przypadkach lub przy podejrzeniu szczepów wielolekoopornych – antybiotyki z grupy karbapenemów. Równolegle prowadzi się leczenie objawowe, zwłaszcza nawadnianie i wyrównywanie zaburzeń elektrolitowych, a w bardzo ciężkich postaciach możliwe jest czasowe stosowanie glikokortykosteroidów.
>> Elektrolity dla dorosłych i dla dzieci – elektrolity do picia, w tabletkach i saszetkach
Możliwe powikłania duru brzusznego bez antybiotykoterapii
Szybkie rozpoznanie i wdrożenie antybiotykoterapii znacząco zmniejszają ryzyko powikłań i zgonu. Nieleczony dur brzuszny może mieć ciężki, wyniszczający przebieg. Do najpoważniejszych powikłań choroby należą:
- krwawienia z przewodu pokarmowego, wynikające z owrzodzeń jelita cienkiego,
- perforacja (przedziurawienie) jelita, prowadząca do zapalenia otrzewnej i sepsy,
- bakteriemia i uogólnione zakażenie organizmu,
- zaburzenia neurologiczne, tzw. encefalopatia durowa,
- zapalenie pęcherzyka żółciowego,
- zapalenie mięśnia sercowego i wstrząs.
U części pacjentów (zwłaszcza u osób z chorobami dróg żółciowych) po przebyciu choroby może rozwinąć się przewlekłe nosicielstwo bakterii. Nosiciele nie mają objawów choroby, ale przez wiele miesięcy lub lat mogą stanowić źródło zakażenia dla innych osób
Profilaktyka duru brzusznego – zasady higieny i szczepienia dla podróżnych
Zapobieganie durowi brzusznemu opiera się przede wszystkim na zasadach higieny sanitarnej oraz na szczepieniach ochronnych. Do podstawowych zasad profilaktyki dla osób podróżujących do regionów o wysokiej zapadalności należą:
- picie wyłącznie wody przegotowanej lub butelkowanej w krajach o niższym standardzie sanitarnym,
- unikanie lodu w napojach, jeśli nie ma pewności co do jakości wody,
- dokładne mycie rąk przed jedzeniem i po skorzystaniu z toalety,
- spożywanie żywności dobrze ugotowanej lub usmażonej,
- unikanie surowych warzyw, nieobranych owoców i jedzenia z niepewnych źródeł.
Uzupełnieniem są szczepienia ochronne. Dostępne szczepionki zmniejszają ryzyko zachorowania, choć nie zapewniają stuprocentowej ochrony, dlatego nawet osoby zaszczepione powinny przestrzegać zasad bezpieczeństwa żywności i wody. Szczepienia są zalecane głównie podróżnym, pracownikom humanitarnym oraz osobom przebywającym dłużej w rejonach endemicznych.
>> Środki do dezynfekcji powierzchni
Dur brzuszny – najczęściej zadawane pytania (FAQ)
W Polsce dur brzuszny występuje sporadycznie i praktycznie wyłącznie jako choroba „przywieziona” z zagranicy, a pojedyncze, odnotowywane przypadki dotyczą głównie osób wracających z regionów endemicznych, dlatego dla osób niepodróżujących ryzyko zachorowania jest bardzo niskie.
Leczenie duru brzusznego zawsze wymaga antybiotykoterapii (najczęściej cefalosporyny III generacji, fluorochinolony, azytromycyna, a w ciężkich lub lekoopornych przypadkach karbapenemy) oraz intensywnego leczenia objawowego, ponieważ nieleczona choroba może prowadzić do krwawień z przewodu pokarmowego, perforacji jelita, zapalenia otrzewnej, sepsy, zapalenia mięśnia sercowego czy encefalopatii durowej.
Do zakażenia durem brzusznym dochodzi głównie drogą fekalno‑oralną, poprzez spożycie wody lub żywności skażonej kałem osoby chorej lub nosiciela, rzadziej moczem, a ryzyko rośnie przy braku higieny rąk, picu nieprzegotowanej wody i jedzeniu surowych lub niedogotowanych produktów w krajach o słabych warunkach sanitarnych.
Objawy rozwijają się stopniowo w ciągu 1–4 tygodni od zakażenia i obejmują narastającą wysoką gorączkę, silne osłabienie, bóle głowy, bóle brzucha z zaparciami, suchy kaszel, powiększenie wątroby i śledziony oraz u części chorych bladoróżową wysypkę na tułowiu; w kolejnych tygodniach może dojść do biegunki, odwodnienia, zaburzeń świadomości i objawów ciężkich powikłań jelitowych.
Szczepienie przeciwko durowi brzusznemu zaleca się przede wszystkim osobom podróżującym do krajów o wysokiej zapadalności na tę chorobę i niskim standardzie sanitarnym (części Azji, Afryki, Ameryki Południowej), a także osobom planującym dłuższy pobyt w takich regionach oraz pracownikom misji humanitarnych, przy czym nawet po szczepieniu konieczne jest rygorystyczne przestrzeganie zasad higieny żywności i wody.
- Podręcznik Interna - Medycyna Praktyczna: Dur brzuszny (gorączka jelitowa, zespół durowy)
- Dur brzuszny szczepionka – komu i kiedy jest zalecana? | TropicalMed
- Szczepienie na dur brzuszny
- Dur brzuszny - Szczepienia.Info
- https://www.who.int/news-room/fact-sheets/detail/typhoid
- DUR BRZUSZNY
- Dur brzuszny – profilaktyka, przebieg i leczenie
- Czy w Polsce zdarzają się zakażenia durowymi pałeczkami Salmonella? - Ostra biegunka - Gastroenterologia - 5000 pytań z pediatrii - Medycyna Praktyczna dla lekarzy