Samokontrola, czyli wielokrotne w ciągu doby monitorowania poziomu cukru we krwi, to nieodłączny element leczenia cukrzycy. Jak często trzeba mierzyć glikemię i jak robić to prawidłowo?
Pięć zasad samokontroli glukozy we krwi
1. Dlaczego należy badać cukier?
Cukrzyca to grupa chorób charakteryzująca się podwyższonym stężeniem glukozy we krwi. Wynika to z defektu wydzielania i/lub działania insuliny.
Podwyższone stężenie glukozy we krwi może prowadzić do przewlekłych powikłań i uszkodzenia różnych narządów: oczu, nerek, nerwów, serca i naczyń krwionośnych.
Wyróżnia się różne typy cukrzycy. Cukrzycę typu 1 cechuje bezwzględny niedobór insuliny, co oznacza, że od początku rozpoznania osoba chora wymaga leczenia insuliną. W typie 2 cukrzycy, który stanowi większość przypadków, zaburzone jest działanie insuliny (tzw. insulinooporność), a także jej wydzielanie. Osoby te na początku są leczone dietą i lekami doustnymi (i innymi nowymi lekami), a na pewnym etapie choroby zwykle będą wymagały leczenia insuliną. Są jeszcze inne typy cukrzycy, o których tu nie wspomniano.
Optymalna kontrola stężeń glukozy we krwi i innych czynników ryzyka zmniejsza ryzyko rozwoju i progresję przewlekłych powikłań cukrzycy.
Cukrzyca jest chorobą, w której jednym z warunków uzyskania dobrych wyników jest aktywny udział osoby chorej w jej leczeniu na co dzień. Ważnym elementem jest samokontrola stężenia glukozy we krwi, dzięki której można ocenić, czy cukrzyca jest dobrze wyrównana o różnych porach doby oraz jak różne czynniki wpływają na stężenie glukozy we krwi, i która pozwala lepiej rozumieć swoją chorobę. Badania stężenia glukozy we krwi mają więc na celu:
- ocenę wyrównania cukrzycy,
- ocenę wpływu spożywanych posiłków, aktywności fizycznej i innych czynników (np. dodatkowej innej choroby) na stężenie glukozy we krwi,
- optymalizację terapii / jej modyfikację.
2. W jaki sposób bada się samodzielnie glukozę we krwi.
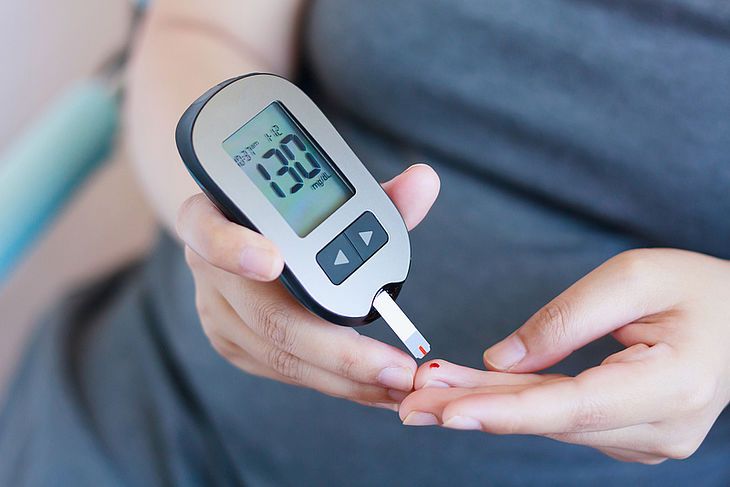
Do badania służy glukometr i paski testowe. Glukometr to przenośne, zminiaturyzowane urządzenie do badania stężenia glukozy z kropli krwi (krew kapilarna) pobranej z bocznej części opuszki palca.
Aby uzyskać kroplę krwi do badania, najlepiej skorzystać z nakłuwacza (ułatwia on nakłucie, umożliwia ustawienie głębokości nakłucia do indywidualnych potrzeb).
Krew nanoszona jest na odpowiednie pole na pasku testowym. Metoda i sposób pomiaru różni się w zależności od rodzaju glukometru. Dzięki dostępności coraz nowocześniejszych urządzeń, pomiary stężenia glukozy przez samego pacjenta w warunkach życia codziennego stały się prostsze i dokładniejsze (glukometr powinien spełniać odpowiednią normę ISO).
Pomiar stężenia glukozy we krwi przy pomocy glukometru musi być wykonany poprawnie zgodnie z instrukcją aparatu (chodzi o dokładność i unikanie błędów, które mogą mieć wpływ na wynik badania). Np.: trzeba sprawdzać okres ważności pasków testowych i nie używać tych przeterminowanych, paski trzeba przechowywać we właściwy sposób, a po wyjęciu paska należy od razu zamykać wieczko w opakowaniu z paskami.
- Przeczytaj dokładnie instrukcję glukometru i zawsze stosuj się do podanych tam informacji, a w razie wątpliwości zwróć się do lekarza lub pielęgniarki diabetologicznej.
- Poproś lekarza lub pielęgniarkę, aby sprawdzili, czy wykonujesz pomiar prawidłowo.
Poza możliwością badania stężenia glukozy we krwi przy użyciu glukometru, są też stosowane urządzenia do ciągłego monitorowania glikemii (CGM, continuous glucose monitoring) i monitorowania glikemii metodą skanowania (FGM, flash glucose monitoring). W tych systemach stosuje się czujniki/sensory umieszczane w tkance podskórnej, które dokonują co kilka minut pomiaru stężeń glukozy w płynie śródtkankowym.
Przykład: System Eversense, który składa się z czujnika/sensora umieszczanego w tkance podskórnej (na okres do 180 dni), nadajnika noszonego na ramieniu i aplikacji mobilnej. Odczyty stężenia glukozy są przesyłane co 5 minut poprzez Bluetooth do smartfona. Wykresy na smartfonie pokazują aktualne wartości glukozy oraz trendy (jak się zmienia stężenie glukozy).
Duże znaczenie może odgrywać alarm wibracyjny na ramieniu, gdzie przyczepiony jest transmiter – „ostrzega” on użytkownika wibracjami, gdy poziom glukozy rośnie lub spada poza wyznaczone granice.
3. Jak często i kiedy należy przeprowadzać badania.
Ważne jest, aby wykonywać badania o właściwych porach, we właściwych sytuacjach, z określoną częstością tak, aby uzyskać niezbędne informacje, które pomogą w podejmowaniu codziennych decyzji i w optymalizacji terapii.
Przed przystąpieniem do samodzielnego badania glukozy we krwi za pomocą glukometru, ustal z lekarzem Twój indywidualny plan badań.
Badania glukozy we krwi przy użyciu glukometru są wykonywane z mniejszą (od kilku badań w tygodniu) lub większą częstością (wielokrotne pomiary w czasie doby) w zależności od potrzeb i różnych sytuacji w życiu chorego – częstość badań i o jakich porach (schematy badania) lekarz ustali indywidualnie. Zależy to między innymi od typu cukrzycy, sposobu leczenia, ryzyka niedocukrzenia, przebiegu choroby, obecności powikłań, trybu życia chorego i innych czynników.
Różne pory badania mogą mieć znaczenie i dostarczają różne informacje, umożliwiają ocenę i lepsze zrozumienie, jak stosowana dieta, aktywność fizyczna i leki wpływają na stężenie glukozy we krwi.
Ustal z lekarzem o jakich porach, w jakich sytuacjach i jak często powinieneś badać glukozę we krwi:
- O jakich porach można wykonywać (wykonuje się) badania: na czczo, przed i 1 − 2 godziny po głównych posiłkach, przed snem, w nocy między godz. 2.00 a 4.00.
- W jakich sytuacjach: w razie złego samopoczucia; przed, w trakcie i po wysiłku fizycznym, podczas dodatkowej innej choroby, przed rozpoczęciem prowadzenia samochodu itp.
- Jak często: to zależy między innymi od sposobu leczenia, Twojego trybu życia i innych czynników (od kilku razy w tygodniu do wielokrotnych pomiarów w czasie doby).
Ustal także z lekarzem:
- jakie powinny być Twoje docelowe wartości stężenia glukozy we krwi o różnych porach (na czczo i przed posiłkami, po posiłkach, przed snem i w nocy, w innych sytuacjach życia codziennego)
Regularne pomiary stężenia glukozy we krwi i właściwe ich wykorzystanie mogą w istotny sposób wpłynąć na efekty codziennego zarządzania leczeniem cukrzycy. Ustal z lekarzem o jakich porach, w jakich sytuacjach i jak często powinieneś badać glukozę we krwi.
4. Jak zapisywać/rejestrować wyniki badań.
Po uzgodnieniu z lekarzem zasad samokontroli (wg wskazówek podanych wcześniej), zapisuj w sposób systematyczny (w formie, która jest dla ciebie najbardziej optymalna) wyniki badań.
Wyniki badań glukozy we krwi są zapisywane w pamięci glukometru. Nie jest to jednak wygodna forma, aby je przeglądać i analizować. Część osób notuje je w specjalnie opracowanych do tego celu zeszytach/dzienniczkach samokontroli, w których są odpowiednie do tego rubryki.
Niektóre glukometry mają możliwość przesyłania wyników za pomocą technologii bluetooth do odpowiedniego programu na smartfonie.
Przykład: Glukometr AccuChek Instant i aplikacja mySugr, która pomaga w gromadzeniu danych i ich uporządkowaniu, co wspiera terapię cukrzycy, umożliwia dodawanie tagów, opisów i zdjęć np. posiłków oraz ich łatwe wyszukiwanie, umożliwia też tworzenie raportów dla lekarza.
Aby zrozumieć, co było powodem, że danego dnia i, o danej porze stężenie glukozy we krwi było nieprawidłowe, warto też notować w wersji papierowej czy elektronicznej dodatkowe ważne informacje, jak dawki leków/insuliny, ilość spożytych wymienników węglowodanowych, epizody niedocukrzeń (hipoglikemii), aktywność fizyczną oraz informacje o innych sytuacjach, które mogły mieć wpływ na stężenie glukozy we krwi (np. dodatkowa choroba).
Na każdą wizytę u lekarza przynieś swój glukometr. Lekarz może odczytać i przeanalizować wyniki z Twojego glukometru, używając nowoczesnego oprogramowania, które może przedstawiać wyniki w sposób ułatwiający ich analizę.
5. Jak interpretować i wykorzystać wyniki badań.
Jednym z celów leczenia cukrzycy jest osiągnięcie jak najlepszych wyników stężenia glukozy we krwi w czasie doby.
Nawet jednak staranne, zgodnie z zaleceniami lekarza, wykonywanie badań bez umiejętności ich właściwego zrozumienia i wykorzystania do poprawy kontroli cukrzycy, może nie przynieść oczekiwanych efektów.
Naucz się, jak analizować i interpretować wyniki: staraj się zaobserwować w życiu codziennym, co wpływa na stężenie glukozy we krwi. Jeżeli stwierdzisz nieprawidłowe wyniki badania glukozy we krwi, to zawsze staraj się zrozumieć, co było ich przyczyną, przedyskutuj to z lekarzem lub pielęgniarką. Może Ci to pomóc w lepszym zrozumieniu choroby, rozwiązywaniu problemów i osiągnięciu lepszego wyrównania cukrzycy.
Ustal z lekarzem, jakie stężenia glukozy we krwi są dla Ciebie za niskie, a jakie za wysokie, oraz jak postępować w przypadku za wysokich wartości stężenia glukozy we krwi (hiperglikemii) i niedocukrzenia (hipoglikemii) i jak im zapobiegać.
Podczas wizyty kontrolnej u lekarza ustal, czy Twoje postępowanie było prawidłowe i jak uniknąć podobnych problemów w przyszłości.
Poszerzaj swoją wiedzę – staraj się jak najwięcej dowiedzieć na temat cukrzycy z dostępnych źródeł. Zapytaj lekarza, czy są organizowane szkolenia dla chorych, w których mógłbyś wziąć udział. Czytaj dostępne książki i czasopisma, aby lepiej zrozumieć swoją chorobę i nauczyć się, jak postępować z nią na co dzień.
Pamiętaj: czas zainwestowany w naukę i systematyczną samokontrolę będzie owocował w bliższej i dalszej przyszłości.
dr n.med. Mariusz Tracz
Klinika Diabetologii i Chorób Wewnętrznych WUM
Artykuł powstał w ramach współpracy z Roche Diabetes Care Polska
Tekst jest oparty/ zawiera fragmenty ulotek/materiałów edukacyjnych: M. Tracz: „Cukrzyca – podstawowe informacje”, „Znaczenie samokontroli w terapii cukrzycy”, „Strukturalne monitorowanie glikemii”: z serii: Życie z cukrzycą, wydawca Roche Diabetes Care Polska sp. z o.o., M. Tracz: „Dzienniczek samokontroli”.
[1] są też tak zwane „alternatywne miejsca nakłucia” (AST) – zapytaj o to lekarza lub pielęgniarkę