Lipidogram to badanie laboratoryjne, które określa poziom gospodarki tłuszczowej w organizmie w oparciu o cztery parametry: cholesterol całkowity, frakcje HDL (tzw. dobry cholesterol) i LDL (tzw. zły cholesterol) oraz triglicerydy. Na podstawie wyników lipidogramu szacuje się ryzyko rozwoju miażdżycy, a w konsekwencji choroby niedokrwiennej serca. Jakie są normy dla cholesterolu i trójglicerydów?
Lipidogram (cholesterol i trójglicerydy) – norma, interpretacja wyników badań

Wyniki lipidogramu świadczą o gospodarce tłuszczowej w ludzkim organizmie. Lipidy, czyli grupa związków, do których zaliczają się tłuszcze, sterole i woski oraz rozpuszczalne w tłuszczach witaminy, fosfolipidy i inne substancje odpowiadają za gospodarkę wodno-elektrolitową organizmu. Ich kolejną ważną rolą jest budowanie błon komórkowych. Ponadto to właśnie w nich ulegają rozpuszczaniu niezbędne dla pracy organizmu substancje, które nie są rozpuszczalne w wodzie.
Lipidogram pozwala na określenie czterech bardzo ważnych parametrów związanych z gospodarką lipidową, do których zaliczają się:
- cholesterol całkowity,
- cholesterol LDL,
- cholesterol HDL,
- trójglicerydy.
Lipidogram - normy ogólne
Łatwiej wybrać się na badanie poziomu cholesterolu niż zinterpretować wyniki badań. Pacjent odbiera wyniki, patrzy na parametry i pogrąża się w chaosie. Zamieszanie robi się jeszcze większe, gdy na własną rękę sprawdza w internecie normy dla cholesterolu. Bo te są rozbieżne, nie tylko w poradnikach i w sieci, ale także w poszczególnych laboratoriach. Dlaczego tak się dzieje? Stężenia cholesterolu i triglicerydów (czyli składowych lipidogramu) wskazują na ryzyko chorób sercowo-naczyniowych. A te są mocno skorelowane także z innymi czynnikami, takimi chociażby, jak fakt palenia papierosów czy zdiagnozowane choroby przewlekłe, takie jak np. cukrzyca.
Dlatego wyniki lipidogramu trzeba zawsze czytać indywidualnie, bo inne normy będą obowiązywały 60-letniego mężczyznę z cukrzycą typu 2., palącego papierosy, a inne mężczyznę w tym samym wieku, ale niepalącego i bez chorób towarzyszących.
Ogólne normy stężeń cholesterolu i trójglicerydów we krwi są następujące:
- cholesterol całkowity: < 190 mg/dl
- cholesterol HDL: kobiety co najmniej 45 mg/dl, mężczyźni co najmniej 40 mg/dl
- cholesterol LDL: <115 mg/dl
- triglicerydy: <150 mg/dl
Lipidogram można wykonać prywatnie niewielkim kosztem lub w ramach NFZ, posiadając skierowanie od lekarza. Jest on wykorzystywany w diagnostyce takich dolegliwości jak choroba niedokrwienna serca czy miażdżyca. Lipidogram pozwala na wykonanie współczynników aterogenności. Określony poziom obecności poszczególnych lipidów w organizmie świadczy o ryzyku wystąpienia niektórych schorzeń, przede wszystkim związanych z funkcjonowaniem układu krążenia. Przeprowadzenie lipidogramu wymaga od pacjenta trwającego około 3 tygodni przygotowania, bez którego wyniki nie będą miarodajne. Polega ono między innymi na unikaniu alkoholu i stosowaniu codziennej, dotychczasowej diety.
Kiedy wykonuje się lipidogram?
Badanie cholesterolu powinno być przeprowadzone obowiązkowo u kobiet powyżej 45. roku życia i u mężczyzn powyżej 35. roku życia. Jeśli istnieje ryzyko nieprawidłowości, lipidogram trzeba wykonać nawet u osób, które skończyły 20 lat. Gospodarkę tłuszczową bezwzględnie kontrolować muszą osoby chore na cukrzycę. Badanie regularnie muszą wykonywać także osoby z nadciśnieniem tętniczym, miażdżycą, zawałem serca czy udarem niedokrwiennym mózgu, palące papierosy oraz pacjenci, u których w rodzinie występowały choroby układu krążenia.
Lipidogram – jak wygląda badanie?
Wyniki obejmują stężenie: tzw. złego cholesterolu LDL (low-density lipoprotein), dobrego cholesterolu HDL (high-density lipoprotein) oraz trójglicerydów (TG).
Aby określić lipidogram, wystarczy mała próbka krwi pobranej z żyły. Badanie najlepiej wykonać na czczo, z samego rana. Aby wynik był prawidłowy, ostatni posiłek trzeba spożyć 12 godzin przed pobraniem krwi. Istotne jest, aby w dzień poprzedzający badanie nie stosować głodówki, ani nie najadać się do syta, ponieważ wynik może być wówczas zafałszowany.
Normy dla cholesterolu - dlaczego sa różne?
Jednak wykonanie badania to jedno, a interpretacja wyników to drugie. Sprawą oczywistą jest, że pacjenci powinni wyniki skonsultować z lekarzem pierwszego kontaktu czy z kardiologiem. Ale zmorą pacjentów jest niecierpliwość. Wyposażeni w wyniki z laboratorium chcą najpierw ocenić stan swojego zdrowia na własną rękę. Zerkają na normy laboratoryjne lub zaglądają do Internetu. I często pojawia się zdziwienie. Prezentowane na różnych stornach normy potrafią się od siebie bardzo różnić, podobnie jak normy z różnych laboratoriów.
– To nie do końca tak, że pomiędzy laboratoriami są rozbieżności. Po prostu pacjenci mają różne obciążenia, więc dla każdego zalecany poziom cholesterolu może być inny – wyjaśnia dr n.med. Witold Mazur, specjalista kardiochirurg.
Inne normy cholesterolu będą dla palacza lub osoby, która przeszła udar lub zawał, a inne dla osoby, która nie ma żadnych obciążeń. Inaczej traktuje się pacjenta, który ma wrodzoną hipercholesterolemię, czyli dziedzicznie wysoki poziom cholesterolu we krwi, a inaczej tego, który choruje cukrzycę.
Skąd lekarz ma wiedzieć, jakie normy są właściwe dla danego pacjenta?
– Są pewne wytyczne, które stanowią ułatwienie dla lekarzy. Drogowskazem dla nas są wytyczne np. Europejskiego Towarzystwa Kardiologicznego z roku 2016 dotyczące zaburzeń lipidowych – mówi dr n. med. Witold Mazur.
System SCORE
Aby prawidłowo ocenić ryzyko sercowo-naczyniowe, Europejskie Towarzystwo Kardiologiczne zaleca stosowanie systemu SCORE (Systematic Coronary Risk Evaluation). Ten system, zobrazowany w postaci kalkulatora lub tabelki, pozwala na oszacowanie 10-letniego ryzyka zgonu z przyczyn sercowo-naczyniowych u osób bez choroby sercowo-naczyniowej o podłożu miażdżycowym. Jest ono określane na podstawie takich parametrów jak:
- wiek,
- płeć,
- palenie tytoniu,
- skurczowego ciśnienia tętniczego,
- całkowitego stężenia cholesterolu.
– Moi pacjenci dobrze wiedzą, czym jest tabelka SCORE. Tłumaczę im, w jaki sposób ją analizować. Robię to, gdyż pacjent powinien mieć pełną wiedzę, w jakim celu stosujemy leczenie. Dlaczego powinien wdrożyć takie, a nie inne zalecenia. Staram się zawsze wszystko dokładnie wytłumaczyć. Gdy pacjent ma pełny obraz swojego stanu zdrowia, które można poprawić, ma większą motywację do działania, więc i leczenie jest skuteczniejsze – podkreśla dr n.med. Witold Mazur.
Jaka norma cholesterolu jest dla mnie?
Polskie Towarzystwo Kardiologiczne zaleca wartość 190 mg/dl jako maksymalny poziom cholesterolu we krwi. Cholesterol całkowity nie jest jednak wystarczający do oceny ryzyka wystąpienia chorób układu krążenia, ważne jest, aby „zły” cholesterol LDL nie przekraczał zalecanego poziomu.
W tabeli SCORE każdy pacjent w wieku od 40 do 70 lat może siebie odnaleźć i oszacować ryzyko zachorowania.
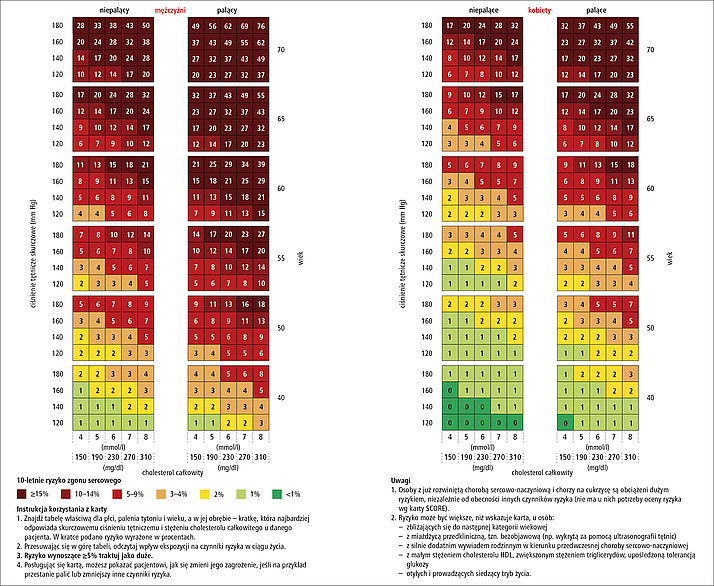
Źródło: www.ikard.pl/karta-ryzyka-score.html
Jak używać tabeli SCORE?
Znajdź wtabeli właściwej dla płci, palenia tytoniu i wieku (należy wybrać wiek gdzie „jest bliżej”), a następnie – w jej obrębie – kratkę, która najbardziej odpowiada ciśnieniu tętniczemu skurczowemu i poziomowi cholesterolu. W kratce podano ryzyko sercowo-naczyniowe zgonu w ciągu kolejnych 10 lat wyrażone w procentach:
- 10 proc. i powyżej oraz dla osób które przebyły zawal lub udar, mają cukrzycę z powikłaniami narządowymi określa się jako bardzo duże – zalecany poziom LDL-C poniżej 1,8mmol/l (70mg/dl),
- 5 proc. do 10 proc. określa się jako duże – zalecany poziom LDL-C poniżej 2,6mmol/l (100mg/dl),
- 1 proc. do 5 proc. to ryzyko umiarkowane – zalecany poziom LDL-C poniżej 3mmol/l (115mg/dl),
- poniżej 1 proc. ryzyko określa się jako małe – zalecany poziom jak dla ryzyka umiarkowanego.
W przypadku „dobrego” HDL cholesterolu jego minimalne wartości we krwi wynoszą 40 mg/dl dla mężczyzn i 45 mg/dl dla kobiet. Im jest go więcej, tym lepiej.
Może się więc zdarzyć, że mimo prawidłowego poziomu cholesterolu całkowitego powinna być zalecona interwencja ukierunkowana na lipidy (np. gdy szacowane ryzyko jest duże a poziom LDL-C wynosi 145mg/dl).
– Jak można zauważyć, poziom cholesterolu trzeba rozpatrywać szerzej – podkreśladr n.med. Witold Mazur– istotna jest modyfikacja wszystkich czynników zwiększających rozwój miażdżycy.
Kładzie się nacisk na zaprzestanie palenia papierosów, obniżenie ciśnienia tętniczego, redukcję masy ciała, odpowiednie odżywianie, regularną aktywność fizyczną. A do poprawienia jest bardzo dużo. Kluczową rolę odgrywa świadomość pacjentów.
– Połowa populacji ma nadciśnienie tętnicze. Z tego połowa wie, że je ma. Z tej połowy połowa je leczy, a z tej połowy tylko połowa leczy je prawidłowo – tłumaczy nasz ekspert.

Dr n. med. Witold Mazur, specjalista kardiochirurg
Cieszy go bezpośrednia praca z pacjentami – czy w zakresie leczenia szpitalnego (obecnie Oddział Chorób Wewnętrznych Szpitala im. Św. Rodziny w Rudnej Małej), czy w ramach Prywatnej Poradni Kardiologicznej i Kardiochirurgicznej Doktora M.
W pracy i życiu towarzyszy mu motto: „Miej serce i patrzaj w serce”. I to dosłownie.
Aktywny w sieci dr n.med. Witold Mazur na swoje stronie kardiomazur.pl prowadzi bloga, zachęca do profilaktyki, zdrowego i aktywnego trybu życia, odpowiada również na pytania pacjentów.








