Insulina glarginowa, znana w Polsce jako insulina Abasaglar, Lantus, Lantus Solostar i Toujeo, jest pierwszym analogiem bazalnym (podstawowym) o długim działaniu.
Insulina glarginowa – pierwszy analog długo działający
Zapotrzebowanie pacjentów na insuliny wykazujące dłuższy czas działania niż insulina ludzka niemodyfikowana doprowadziło do pozyskania insuliny ludzkiej NPH, a w następnej kolejności – długo działających analogów insuliny ludzkiej. Insulina glarginowa pojawiła się na rynku farmaceutycznym w 2000 roku i była pierwszym analogiem insuliny wykazującym długi czas działania.
Co wyróżnia insulinę glarginową?
Głównym celem stosowania insuliny długo działającej było zapewnienie lepszej kontroli stężenia glukozy we krwi, zwłaszcza w stanie pomiędzy posiłkami lub na czczo, kiedy to w wątrobie wzmaga się produkcja glukozy. Insulina długo działająca hamuje wzmożoną syntezę glukozy oraz zmniejsza intensywność lipolizy (rozkładu trójglicerydów), co przyczynia się do zminimalizowania wzrostu stężenia glukozy we krwi.
Insulina ludzka NPH była pierwszą insuliną ludzką modyfikowaną o długim czasie działania. Jednak właściwości fizykochemiczne wynikające z połączenia insuliny ludzkiej z protaminą nie zapewniły idealnego profilu działania insuliny. Insulina NPH wchłania się różnie u różnych pacjentów, co u niektórych przyczynia się do zwiększenia ryzyka wystąpienia hipoglikemii (zbyt niskiego stężenia glukozy we krwi) oraz często nie zapewnia 24-godzinnej ochrony, a to z kolei zmusza do częstszego podawania preparatu.
Pracując nad otrzymaniem insuliny glarginowej, badacze skupili się na próbie wytworzenia związku, który po podaniu podskórnym, w fizjologicznym pH tkanki, wchłania się wolniej i stabilniej niż insulina ludzka NPH. By osiągnąć ten efekt, naukowcy w pozycji 21. łańcucha A insuliny ludzkiej aminokwas asparaginę zmienili na glicynę, a w łańcuchu B dołączyli dwie cząsteczki argininy (rysunek).
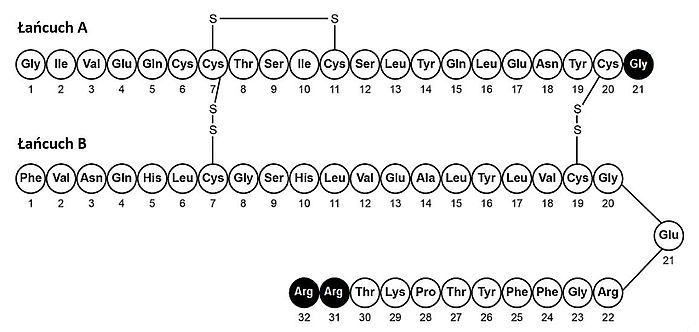
Rysunek. Schemat budowy insuliny glarginowej – kolorem czarnym oznaczono wprowadzone zmiany aminokwasów. Hilgenfeld R., Seipke G., Berchtold H., Owens D.R. The evolution of insulin glargine and its continuing contribution to diabetes care; „Drugs” 2014; 74(8): 911–927
Jak działa insulina glarginowa?
Wprowadzone zmiany spowodowały, że roztwór z analogiem glarginowym ma odczyn kwaśny (pH = 4), dodatkowo cząsteczka insuliny jest bardziej trwała w porównaniu do insuliny ludzkiej. Po podaniu podskórnym, gdzie odczyn pH ma charakter zasadowy (pH = 7), insulina glarginowa ulega mikrowytrąceniu, co w efekcie spowalnia wchłanianie insuliny do krwiobiegu.
Ponadto insulina glarginowa, w porównaniu do insuliny NPH, bardziej jednorodnie obniża stężenie glukozy we krwi podczas całego czasu swojego działania (brak wyraźnego szczytu działania), co zmniejsza ryzyko wystąpienia epizodów hipoglikemii. Co więcej, lek wykazuje bardziej stabilną długość działania (po każdym podaniu działa przez podobny czas), a to pozwala przyjmować analog glarginowy raz na dobę.
Szczegółowe dane odnośnie czasu działania insuliny glarginowej w porównaniu do insuliny ludzkiej niemodyfikowanej i insuliny NPH przedstawiono w tabeli:
| Początek działania [godziny] | Szczyt działania [godziny] | Czas działania [godziny] |
Insulina ludzka | 0,5 (30 minut) | 1–3 | 5–8 |
Insulina NPH | 0,5–1 | 3–4 | 11–24 |
Insulina glarginowa | 1–1,5 | - | do 24 |
W odróżnieniu od insuliny ludzkiej czy insuliny NPH sama cząsteczka insuliny glarginowej nie warunkuje w pełni działania hipoglikemizującego, gdyż po wchłonięciu po podaniu podskórnym analog glarginowy ulega szybkiemu metabolizmowi do dwóch głównych metabolitów M1 i M2. Badania udowodniły, że w 90% to metabolit M1 odpowiada za obniżenie stężenia glukozy we krwi. Ze względu na powyższe insulinę glarginową należy traktować jako formę proleku, a więc substancji nieaktywnej farmakologicznie, której metabolity zapewniają jednak odpowiednie działanie.
Jak stosować insulinę glarginową?
Insulinę glarginową przyjmuje się raz dziennie w podaniu podskórnym. Należy jednak pamiętać, że w celu zapewniania właściwej kontroli glikemii lek należy przyjmować o stałej porze. Ze względu na to, że przedłużone działanie leku wynika ze spowolnienia wchłaniania po podaniu podskórnym, analogu glarginowego nie stosuje się dożylnie.
Działania niepożądane insuliny glarginowej
Ryzyko hipoglikemii, częstego działania niepożądanego w insulinoterapii, podczas stosowania insuliny glarginowej jest mniejsze niż podczas leczenia insuliną NPH. Jest to efekt „bezszczytowego” działania analogu. Przypadki hipoglikemii są najczęściej wynikiem źle dobranej do zapotrzebowania organizmu dawki leków.
Podczas terapii insuliną glarginową mogą się pojawić przypadki nadwrażliwości miejscowej, objawiającej się zaczerwienieniem czy też obrzękiem w miejscu wstrzyknięcia, lub nadwrażliwości uogólnionej – mogącej prowadzić do obrzęku naczynioruchowego, obkurczenia oskrzeli, a nawet wstrząsu anafilaktycznego.
Ponadto zbyt częste podawanie insuliny w jedno miejsce może skutkować lipodystrofią (zanikiem tkanki tłuszczowej w miejscu wstrzyknięcia) lub lipohipertrofią (przerost tkanki tłuszczowej).
Insulina glarginowa objęta jest refundacją w Polsce
Insulina glarginowa wykazuje dłuższe i stabilniejsze działanie w porównaniu do insuliny NPH. W Polsce preparaty Abasaglar, Lantus, Lantus SoloStar i Toujeo dostępne są na listach leków refundowanych oraz liście leków bezpłatnych dla seniorów 75+, co wielu chorym pozwala na obniżenie kosztów leczenia cukrzycy.