Osteoporoza jest w Polsce chorobą zaniedbaną. Często pacjenci nie mają pojęcia, że są chorzy, a system nie wie o ich istnieniu - mówi doktor Tomasz Jasiński z Małopolskiego Centrum Reumatologii, Immunologii i Rehabilitacji Szpitala im. Józefa Dietla w Krakowie.
Osteoporoza – choroba zagubiona w systemie
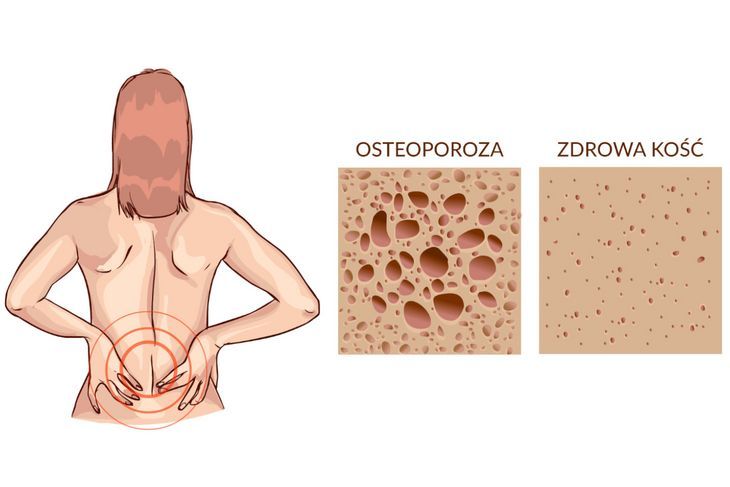
Jak wielu Polaków choruje na osteoporozę?
- Szacuje się, że ten problem dotyczy ponad 2 milionów osób. Natomiastbadania mówią, że74 procent Polaków nie jest zdiagnozowanych pod kątem osteoporozy. I problem będzie narastał, ponieważ społeczeństwo się starzeje. Warto zaznaczyć, że starsi mężczyźni też są w grupie ryzyka, choć na zachorowanie narażone są głównie kobiety po menopauzie. U pacjentek, które skończyły 50 lat, ryzyko złamania wynosi około 40 procent. I w większości przypadków będzie to złamanie osteoporotyczne, czyli niskoenergetyczne, związane z obniżoną wytrzymałością kości na obciążenia. Mówimy o przypadku, gdy ktoś idzie, upada i łamie sobie rękę, nogę czy krąg. Zdrowa kość takie uderzenie powinna wytrzymać.
Skąd wiadomo, że to osteoporoza, a nie zwykłe złamanie?
- Nie wiemy, choć wiele na to wskazuje. Taki pacjent powinien zostać skierowany do poradni leczenia osteoporozy, ale to niestety dzieje się zdecydowanie za rzadko. Najczęściej chory przyjeżdża na oddział chirurgii urazowej czy ortopedii i tam leczenie się kończy. W związku z tym mamy masę osób, które mają nierozpoznaną osteoporozę. A jeśli ona zostanie zdiagnozowana zbyt późno, życie pacjenta bardzo się skomplikuje. A prawidłowo leczona osteoporoza to mniejsza liczba złamań, nie wspominając o tym, jak ważne jest działanie profilaktyczne, aby tych złamań w ogóle nie było. Pamiętajmy, że w tej chorobie każde złamanie prowadzi do wzrostu ryzyka kolejnych, zaczyna działać mechanizm błędnego koła.
Często pacjenci są pozostawieni sami sobie. Dlaczego?
- Motywacja pacjentów do leczenia jest mniejsza, ponieważ osteoporozy nie widać i nie czuć, do pewnego momentu choroba pacjentowi nie przeszkadza. Problem pojawia się wtedy, gdy dojdzie do złamania. Osteoporoza jest w pewnym sensie chorobą z pogranicza, która należy do reumatologii, ale kryteria Narodowego Funduszu Zdrowia zakładają, że w poradni ds. leczenia osteoporozy może pracować i ortopeda, i reumatolog, i endokrynolog. Efekt jest taki, że pacjenci, którzy doznają złamań osteoporotycznych najczęściej trafiają do ortopedów, tam otrzymują endoprotezę, w najlepszym wypadku są kierowani na rehabilitację. System nie przewiduje miejsca na diagnostykę, na ustalenie przyczyn tych złamań, a ich przyczyną może być przecież osteoporoza. Pacjenci zbyt rzadko się o tym dowiadują, w efekcie w odpowiednim momencie nie rozpoczynają leczenia farmakologicznego ukierunkowanego na osteoporozę. Poza tym z raportu na temat leczenia osteoporozy wynika, że w Polsce jest problem z dostępem do poradni. W całym kraju jest ich zaledwie kilkanaście, a w niektórych województwach – jak małopolskie – działa jedna poradnia na całe województwo. Brakuje też sensownej rehabilitacji.
Co mogłoby poprawić stan leczenia pacjentów w Polsce?
- Pewien deficyt w rozpoznawaniu i leczeniu osteoporozy jest wszędzie, choć na przykład w krajach skandynawskich czy w Wielkiej Brytanii ten model funkcjonuje o wiele lepiej. Ale i tam nie jest idealnie, pacjenci z osteoporozą nie gubią się w systemie, a nawet jeśli by to się zdarzyło, istnieją specjalni koordynatorzy, którzy takich pacjentów znajdują i kierują do specjalistów. W Polsce z dostępem do leczenia wciąż jest problem. Barierą są też dość surowe kryteria refundacyjne. Żeby leczyć osteoporozę, najpierw trzeba wykluczyć choćby wtórne przyczyny np. stosowanie sterydów, choroby endokrynologiczne, niewydolność nerek, reumatyczne jak RZS.
Jakie są w Polsce możliwości leczenia osteoporozy?
- Podstawową grupą leków stosowaną w leczeniu osteoporozy stanowią bisfosfoniany. Stosujemy je u kobiet, które przeszły menopauzę, a także u starszych mężczyzn. Adresowane są także do grupy pacjentów chorujących na osteoporozęposterydową, czyli taką, która rozwija się w wyniku długiego stosowania sterydów. Bisfosfoniany to leki pierwszego rzutu, ich mechanizm działania jest następujący. W normalnej zdrowej kości jest balans między osteoklastami (komórkami kościogubnymi) a tymi, które tworzą kość, czyli osteoblastami. W osteoporozie natomiast ta równowaga zostaje zachwiana, następuje większa utrata kości niż jej odbudowa. A bisfosfoniany hamują resorpcję kości. Te leki są w Polsce stosowane od wielu lat, większość z nich jest refundowana. Ich koszt waha się od kilku czy kilkunastu złotych miesięcznie. Jeśli stosowane są w postaci doustnej, zażywa się je raz w tygodniu albo raz na miesiąc. Jeśli w postaci dożylnej - raz na 3 miesiące albo raz na rok.
Jak długo można stosowaćbisfosfoniany?
- W przypadku osteoporozy pomenopauzalnej,leki doustne stosujemy mniej więcej przez okres 5 lat, natomiast dożylne przez 3 lata. Jeśli przyjmujemy je w formie doustnej, trzeba pamiętać, aby robić to na czczo, popijając wodą, a nie sokiem czy herbatą. Kwestią sporną pozostaje długość stosowania bisfosfonianów, ponieważ większość lekarzy zaleca „drug holiday”, czyli pewną przerwę w zażywaniu leków. To czas na ocenę stanu kości, na sprawdzenie, czy poprawiają się wskaźniki gęstości kości w badaniu densytometrycznym. Jeśli badania wykażą pogorszenie, wówczas można wrócić do stosowania tych leków. Dodam, ze bisfosfoniany działają dość dobrze, mają stałą pozycję i udowodnioną skuteczność, jeśli chodzi o zmniejszenie ryzyka złamań kręgów, a niektóre też szyjki kości udowej. Innym rodzajem leku jest denosumab, dostępny w postaci zastrzyku Prolia.
Jak działa ten lek i dla kogo jest wskazany?
- Denosumab, czyli ludzkie przeciwciało monoklonalne hamuje aktywację osteoklastów, w efekcie zatrzymując rozkład kości. Prolia stosowana jest w formie zastrzyku podskórnego, raz na pół roku. Rekomendacje mówią o tym, że preparat powinien być stosowany stale, nie ma więc mowy o „wakacjach lekowych”. Okazało się, że ten preparat jest bardzo skuteczny, ale po jego odstawieniu rośnie ryzyko złamań, stąd też konieczna jest ciągłość leczenia. W zależności od apteki lek kosztuje ponad 600 zł. Z refundacji mogą skorzystać zarówno kobiety jak i mężczyźni powyżej 60 roku życia, u których kuracja bisfosfonianami nie przyniosła efektów. Inne kryterium to złamania osteoporotyczne lub wynik badania densynometrycznego poniżej -2,5. Denosumab jest także na liście „S”, co oznacza, że osoby powyżej 75 roku życia otrzymać ten lek bezpłatnie. Zastrzyk Prolia adresowany jest także do tych osób, które z różnych powodów nie mogą stosować bisfosfonianów.
Jakie to powody?
- Stosowanie bisfosfonianów wiąże się z pewnymi przeciwskazaniami – mają one formę tabletek. Po przyjęciu leku pacjent przez pół godziny musi zachować pozycję siedzącą lub stojącą. Jeśli jest to niemożliwe albo u pacjenta występują także choroby przełyku, jak np. refluks, wówczas zalecana jest Prolia. Niektórzy pacjenci nie tolerują bisfosfanianów, po ich przyjęciu występuje u nich zgaga. W takiej sytuacji również zalecana jest Prolia.
Jak lekarze oceniają skuteczność leku Prolia?
- Densosubab jest bardzo ciekawym lekiem. Jednak, tak jak wspominałem, aby móc skorzystać z refundacji u pacjenta muszą wystąpić przeciwskazania do stosowania bisfosfonianów lub ich nietolerancja. Albo musi zostać udowodniona ich nieskuteczność. Być może lekarze przepisywaliby go częściej, gdyby kryteria refundacyjne nie zmieniały się tak często. W ciągu ostatnich 3 lat nastąpiło to kilka razy. Dlatego Prolia stosowana jest zaledwie u kilku procent pacjentów.
Czy postęp osteoporozy zależy wyłącznie od leczenia farmakologicznego?
- Osteoporoza jest zależna od wieku. Im człowiek starszy, tym bardziej narażony jest na zachorowanie i w ogóle na złamania. Duże znaczenie ma też płeć. U kobiety po menopauzie, gdy estrogeny przestają funkcjonować, następuje szybka utrata masy kostnej. A i tak kobiety już na starcie mają jej mniej, ich szczytowa masa kostna już w wieku 35-40 lat jest dużo mniejsza niż u mężczyzn. Istotnym aspektem profilaktycznym jest aktywność fizyczna. Jeśli uprawiamy sport, osteoblasty są pobudzane, a to powoduje rozwój kości. I odwrotnie – u osób mało aktywnych, ten balans przesuwa się w kierunku resorpcji kości. Nie zapominajmy też o prawidłowej diecie. Powinniśmy spożywać odpowiednią ilość wapnia. To samo dotyczy witaminy D. Warto dbać o jej prawidłowy poziom w organizmie.
Na rynku jest sporo preparatów, których działanie – jak mówią reklamy – ma uchronić nas przed osteoporozą. Jak wybrać te skuteczne?
- W Polsce są dwa rodzaje preparatów do kupienia bez recepty: suplementy i OTC, „over the counter”, czyli leki bez recepty. Przy czym prawidłowe stężenie danej substancji gwarantują tylko te drugie. Dlatego decydując się na zakup danego preparatu, warto zapytać farmaceutę, do jakiej grupy preparatów należy. Często pacjenci wpadają w pułapkę, chcąc kupić sobie fałszywe poczucie bezpieczeństwa. Czują się spokojniejsi, bo przyjmują preparaty, a one wcale nie działają, ponieważ nie są odpowiednio dobrane. Na przykład poziom wapnia w organizmie rzadko kiedy jest obniżony. Owszem, zdarza się, że przepisuję pacjentom preparaty zawierające wapń, ale najczęściej dotyczy to osób, które nie spożywają nabiału z powodu nietolerancji laktozy. Natomiast osoba, która regularnie spożywa mleczne preparaty i je np. dwa plasterki sera żółtego dziennie, nie ma konieczności suplementacji. Natomiast niedobory witaminy D u pacjentów zdarzają się dość często.
Istnieje wiele spiskowych teorii, jeśli chodzi o przyjmowanie witaminy D. Co powinno mieć znaczenie dla pacjentów z osteoporozą?
- Moi pacjenci również znają te teorie. Niektórzy wierzą, że gigantyczne dawki witaminy D ich uleczą.Spotykam się też z takim rozumowaniem, ze jeśli mam niedobór witaminy D i przyjmę dwa razy większą dawkę, to wtedy ona zadziała podwójnie. To tak nie funkcjonuje. Ale warto zadbać o jej prawidłowy poziom w organizmie, zwłaszcza, że niedobory witaminy D mają duże konsekwencje. Na przykład pacjenci o obniżonym poziomie witaminy D częściej mieli cięższy przebieg COVID-19. W Polsce powinniśmy przyjmować około 2 tys. jednostek na dobę, w tych miesiącach, gdy nie ma ekspozycji na słońce. Ideałem jest, aby u pacjentów leczonych na osteoporozę, oznaczać poziom witaminy D. Niestety, lekarze rodzinni nie mają tego badania w swoim zakresie, a i pacjenci rzadko robią je prywatnie, ponieważ nie należy do najtańszych.
System jest niedoskonały, to już wiemy. A jakie błędy popełniają sami pacjenci?
- Często zapominają o regularnych wizytach u lekarza, a monitorowanie leczenia w przypadku osteoporozy jest bardzo ważne. Jeśli pacjent regularnie przychodzi do specjalisty, wówczas lekarzowi łatwiej jest dobrać leki. Wie, czy pacjent dobrze toleruje bisfosfoniany, czy można zrobić „wakacje lekowe”, a może przejść na leczenie Prolią. Standardem powinno być to, aby pacjent raz w roku poddawany był badaniu. Najlepiej, aby to badanie wykonywał ten sam lekarz, na tym samym sprzęcie, wtedy porównanie wyników będzie wiarygodne. Wiem, że często pacjentów zniechęcają długie kolejki do specjalistów, ale nie można zapominać o regularnych kontrolach. Mam nadzieję, że w Polsce zacznie dominować coraz bardziej nowoczesna forma leczenia osteoporozy.
Rozmawiała: Aleksandra Zalewska – Stankiewicz
lek. med. Tomasz Jasiński - internista, reumatolog

- absolwent Akademii Medycznej w Krakowie
- wiedza i umiejętności zdobyte na Oddziale Reumatologii Małopolskiego Centrum Reumatologii, Immunologii i Rehabilitacji Szpitala im. Dietla w Krakowie oraz na Oddziale Chorób Wewnętrznych z Pododdziałem Reumatologii Szpitala im. Jana Pawła II w Nowym Targu
- członek Polskiego Towarzystwa Reumatologicznego oraz Brytyjskiego Towarzystwa Reumatologicznego (British Society for Rheumatology)