Lipoatrofia cukrzycowa objawia się zanikiem podskórnej tkanki tłuszczowej w miejscu podawania insuliny. Dawniej, kiedy stosowano insuliny odzwierzęce (wieprzowe i wołowe), powikłanie to dotykało blisko 50 proc. pacjentów z cukrzycą insulinozależną.
Lipoatrofia cukrzycowa – rzadkie powikłanie insulinoterapii
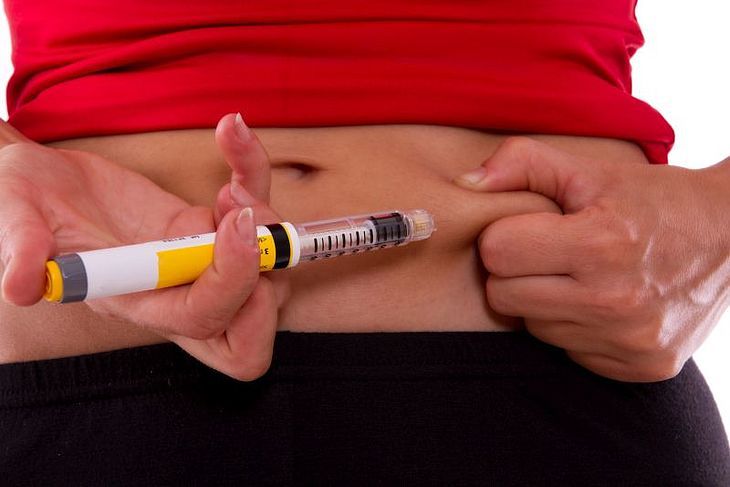
Obecnie odsetek diabetyków, którzy doświadczają lipoatrofii zmniejszył się radykalnie. Szacuje się, że problem dotyczy 1,5–3 proc. osób przyjmujących insulinę. Niemniej lipoatrofia to uciążliwe powikłanie skórne insulinoterapii o nieznanej do końca genezie i oporne na leczenie.
Najczęstszym powikłaniem skórnym insulinoterapii jest lipohipertrofia, czyli przerost tkanki podskórnej w miejscu wykonywania iniekcji. Szacuje się, że może ona dotyczyć nawet 50 proc. diabetyków insulinozależnych.
Przyczyny lipoatrofii
Geneza powikłania nie została jeszcze wyjaśniona. Jedna z hipotez mówi o powstawaniu stanu zapalnego w miejscu podawania insuliny, co tłumaczy się reakcją alergiczną na któryś z jej składników. Inna teoria wskazuje na mechaniczne uszkodzenie tkanki igłą, w szczególności jeśli pacjent stosuje igły wielokrotnie i nie zmienia miejsc podawania leku. Jeszcze innym powodem może być nieprawidłowe różnicowanie się tkanki tłuszczowej, co znowu może wynikać albo z zaburzeń układu odpornościowego, albo z uczulenia na insulinę. Lipoatrofia zdarza się także u pacjentów stosujących pompy insulinowe, w tym przypadku jej powodem może być również alergia na materiał, z którego wykonano igłę do ciągłego wlewu insuliny.
Zanik tkanki podskórnej może być miejscowy – jedynie tam, gdzie była podawana insulina, lub wieloogniskowy – zaniki mogą pojawiać się w przypadkowych miejscach. Ta druga postać jest spotykana znacznie rzadziej.
Sposoby postępowania przy lipoatrofii
Ponieważ nie jest znana przyczyna zmian, trudno jest je zupełnie wyeliminować. Podobnie jak w przypadku przerostu tkanki tłuszczowej (lipohipertrofii) zaleca się pacjentom dużą uważność przy podawaniu insuliny. Miejsca wkłucia powinny być regularnie zmieniane. Jeśli rotujemy miejsca i insulinę podajemy np. w brzuch tylko raz na dwa dni, to też trzeba pamiętać, żeby nie było to ciągle to samo miejsca na brzuchu (np. tylko niewielki obszar po prawej stronie od pępka). To częsty błąd pacjentów, którzy miejsca wprawdzie zmieniają, ale w ich obrębie zawsze celują w ten sam punkt na brzuchu, udzie czy pośladku.
Czytaj także: Jak prawidłowo podawać insulinę penem
Ponadto, ze względu na teorie mówiące o alergii czy to na insulinę, czy na materiały, z których wykonywane są igły, pacjentom z zanikiem podskórnej tkanki tłuszczowej zaleca się zarówno zmianę preparatu insuliny, jak i zmianę sposobu jej podawania, czyli np. przejście z pompy na peny albo z penów na pompę.
Rzadko spotykanymi metodami leczenia lipoatrofii, niemniej wartymi rozważenia w zaawansowanej jej postaci, jest podawanie wraz z insuliną innego leku (glikokosteroidu), hamującego układ odpornościowy, który wg jednej z hipotez odgrywa ważną rolę przy powstawaniu tego powikłania.
Lipoatrofia a glikemie
Podawanie insuliny w miejsca, gdzie pod skórą brakuje wyściółki tłuszczowej, skutkuje szybszym działaniem preparatu, co może prowadzić do niedocukrzeń. Jeśli pacjent, mimo widocznych wgłębień w skórze, nadal podaje w te miejsca insulinę, zmiany będą postępowały, prowadząc do bardzo nieestetycznych ubytków. Aby tego uniknąć, należy wyłączyć zmienione miejsca z podawania w nie leku oraz skonsultować się z diabetologiem, który prawdopodobnie zacznie od zmiany preparatu insuliny.